【東京都】女性のがん検診受診応援事業を開始
はじめに
※本記事はAIが生成したものを加工して掲載しています。
※各施策についての理解の深度化や、政策立案のアイデア探しを目的にしています。
※生成AIの進化にあわせて作り直すため、ファクトチェックは今後行う予定です。
※掲載内容を使用する際は、各行政機関の公表資料を別途ご確認ください。
エグゼクティブサマリー
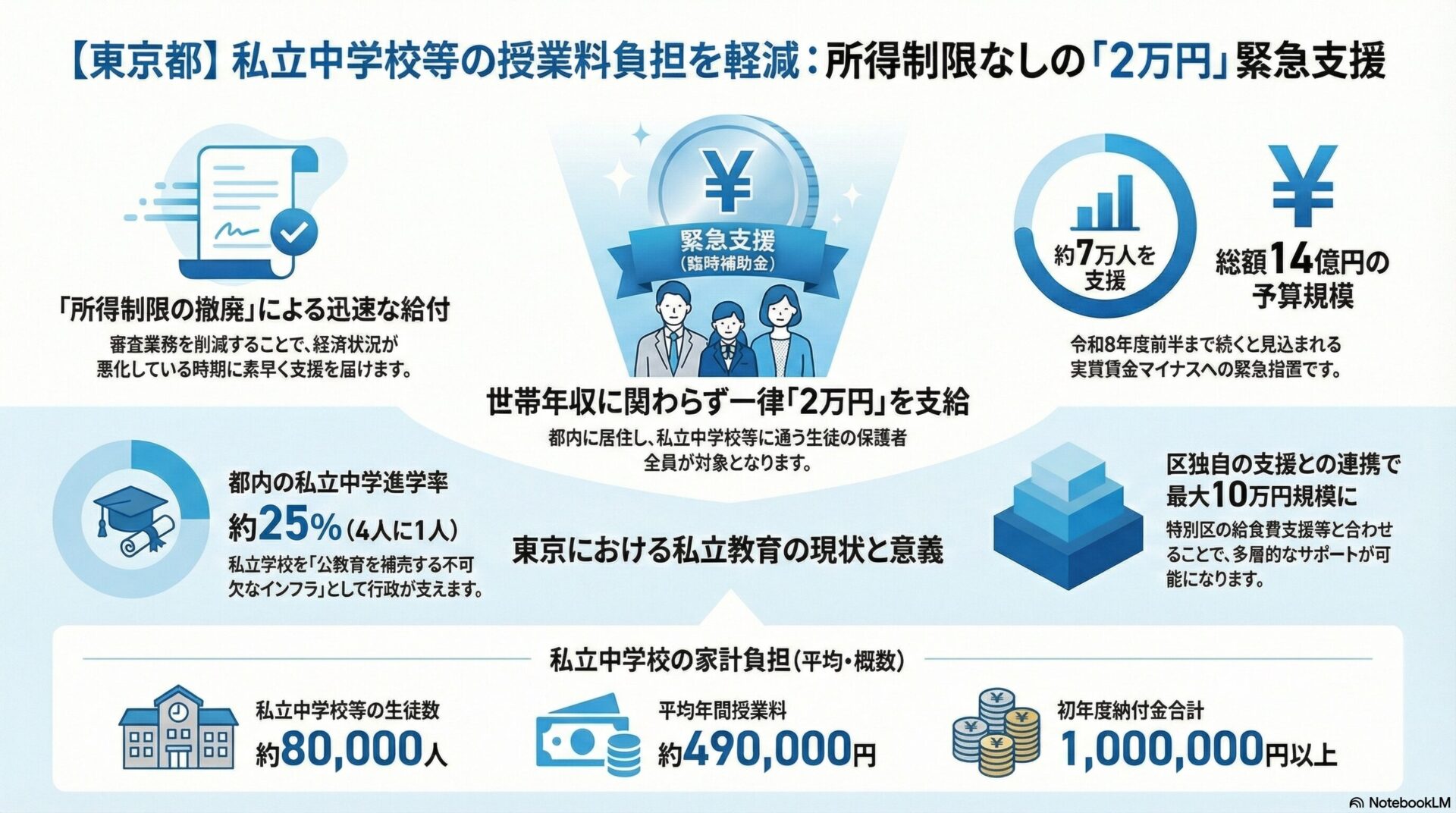
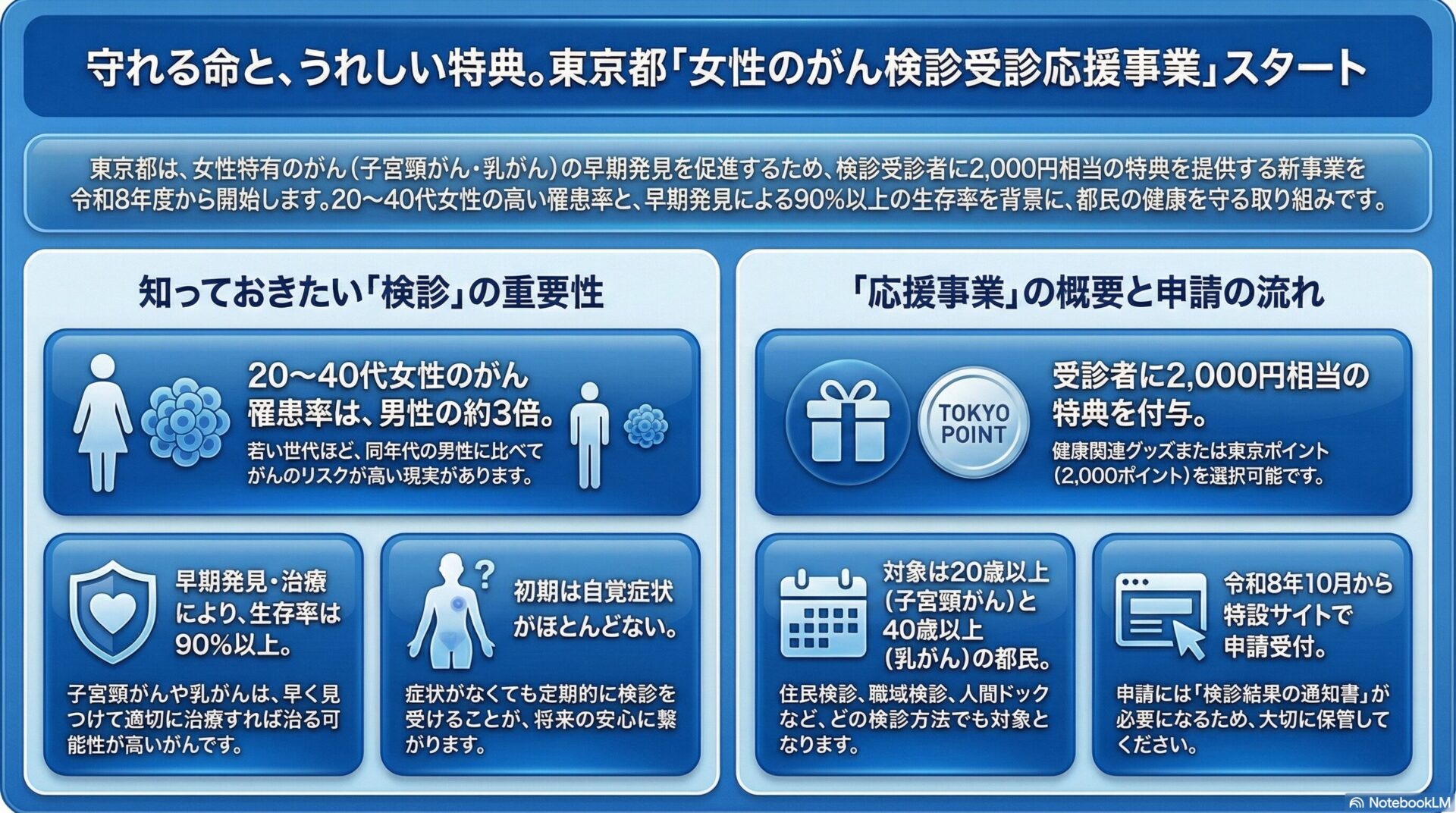
東京都は令和8年度(2026年度)から、子宮頸がん検診または乳がん検診を受診した都民女性を対象に、2,000円相当の健康関連グッズまたは東京ポイント2,000ポイントを提供する「女性のがん検診受診応援事業」を開始します。20代から40代の女性は同年代の男性と比べてがん罹患率が約3倍高く、子宮頸がん・乳がんはいずれも初期症状が乏しいにもかかわらず、早期発見により90%以上の生存率が期待できるがんです。にもかかわらず、令和4年(2022年)国民生活基礎調査によれば、過去2年間の子宮頸がん検診受診率は43.6%、乳がん検診は47.4%にとどまり、国が「がん対策推進基本計画(第4期)」で掲げる60%以上の目標には大きな開きがあります。本施策は、経済的インセンティブという行動変容アプローチを通じてこの構造的な受診率低迷に切り込む取組であり、特別区においても住民検診の設計・周知・連携体制の整備という観点から重要な政策的示唆をもたらします。
施策の意義
見過ごされてきた「若い女性のがんリスク」
がんは日本の死因第1位を長年にわたって占め続けており、令和6年(2024年)には死亡者数が38万4,111人に達し、全死亡の23.9%を占めています。がんというと中高年男性の疾患というイメージが持たれがちですが、20代から40代の女性においては、同年代の男性に比べてがんに罹患する割合が約3倍高いことが国立がん研究センターのデータで明らかになっています。これは、子宮頸がんや乳がんがこの年代に集中して発症するがんであることが大きく影響しています。
令和3年(2021年)の全国がん登録によれば、女性の新規がん罹患数43万2,982人のうち、乳がんは9万8,782人と女性がん全体の22.8%を占め、女性のがん罹患では最も多い部位となっています。子宮がんについては上皮内がんを含めると子宮頸部だけで3万5,263人にのぼり、乳がんと子宮頸がんは女性の健康を脅かす主要なリスクとして認識されています。
早期発見の威力: 90%超の生存率が示す検診の価値
子宮頸がんと乳がんに共通する重要な特性は、早期に発見し適切な治療を行うことで、10年相対生存率が90%以上に達するという点です。このことは、単に検診を受けるという行為が命に直結する可能性を持つことを意味します。しかし、これらのがんは初期段階では自覚症状がほとんど現れないことが多く、症状が出た段階で既に進行していたというケースも少なくありません。したがって、定期的な検診による無症状段階での発見こそが、治療成績の向上と医療費の抑制において決定的な役割を果たします。
行政がこの課題に取り組む意義は明確です。検診受診を個人の意思や情報取得能力に委ねるだけでは、受診率の抜本的向上は期待しにくく、社会全体として予防可能な死亡・重症化を容認し続けることになります。公衆衛生の視点から見れば、検診受診率の向上は医療費の長期的削減にもつながる、費用対効果の高い介入です。
歴史・経過: 日本のがん検診政策の変遷
がん対策基本法の成立とがん検診の制度化
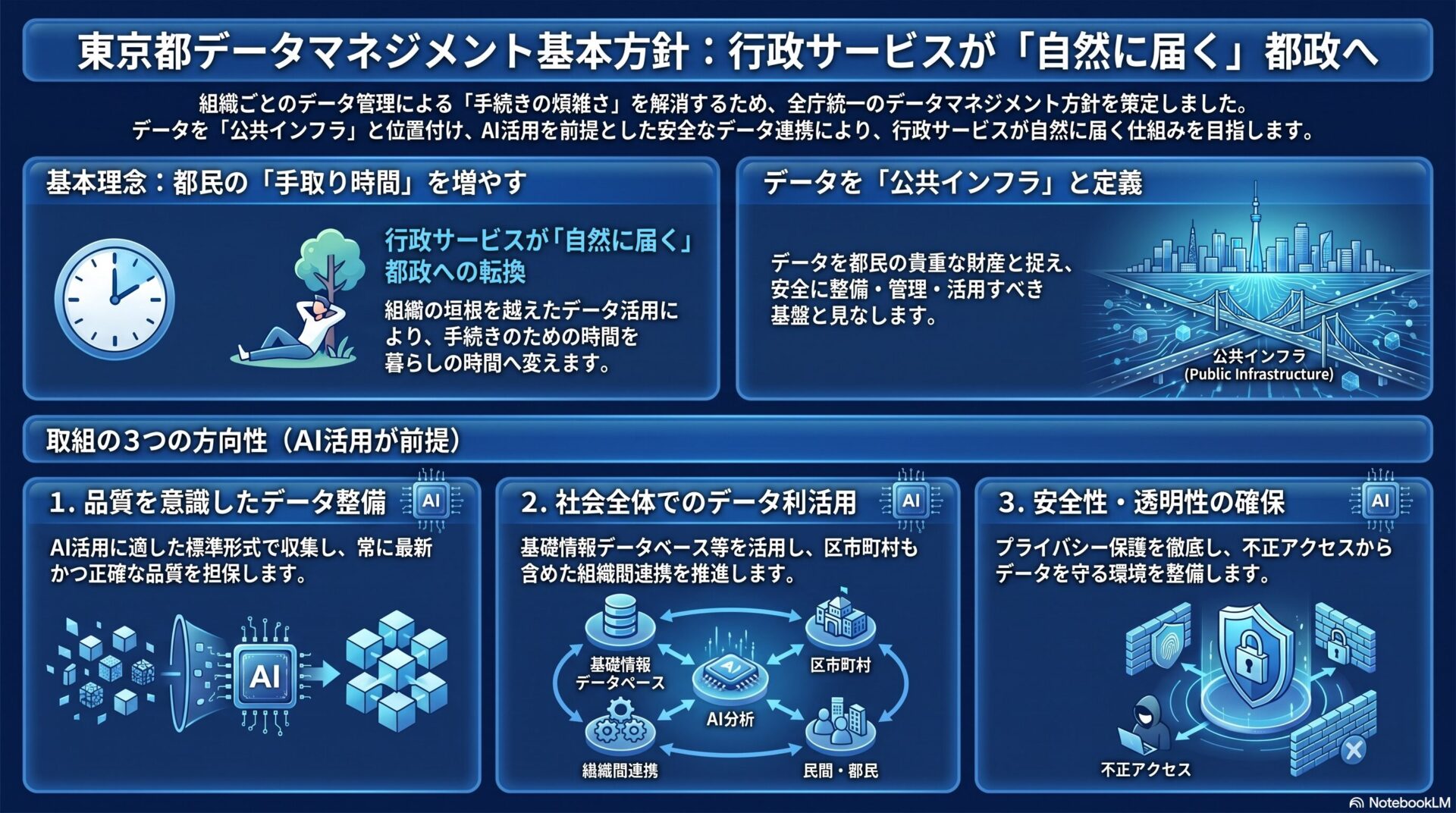
日本におけるがん検診の法的根拠は、平成18年(2006年)に制定された「がん対策基本法」に求められます。同法に基づくがん対策推進基本計画は複数回にわたる改定を経てきており、現行の第4期計画(令和5年閣議決定)では、がん検診受診率60%以上という具体的な数値目標が掲げられています。市区町村においては健康増進法に基づくがん検診(住民検診)の実施が義務付けられており、子宮頸がん検診は20歳以上、乳がん検診は40歳以上の女性が対象となっています。
無料クーポン事業から始まった受診促進策
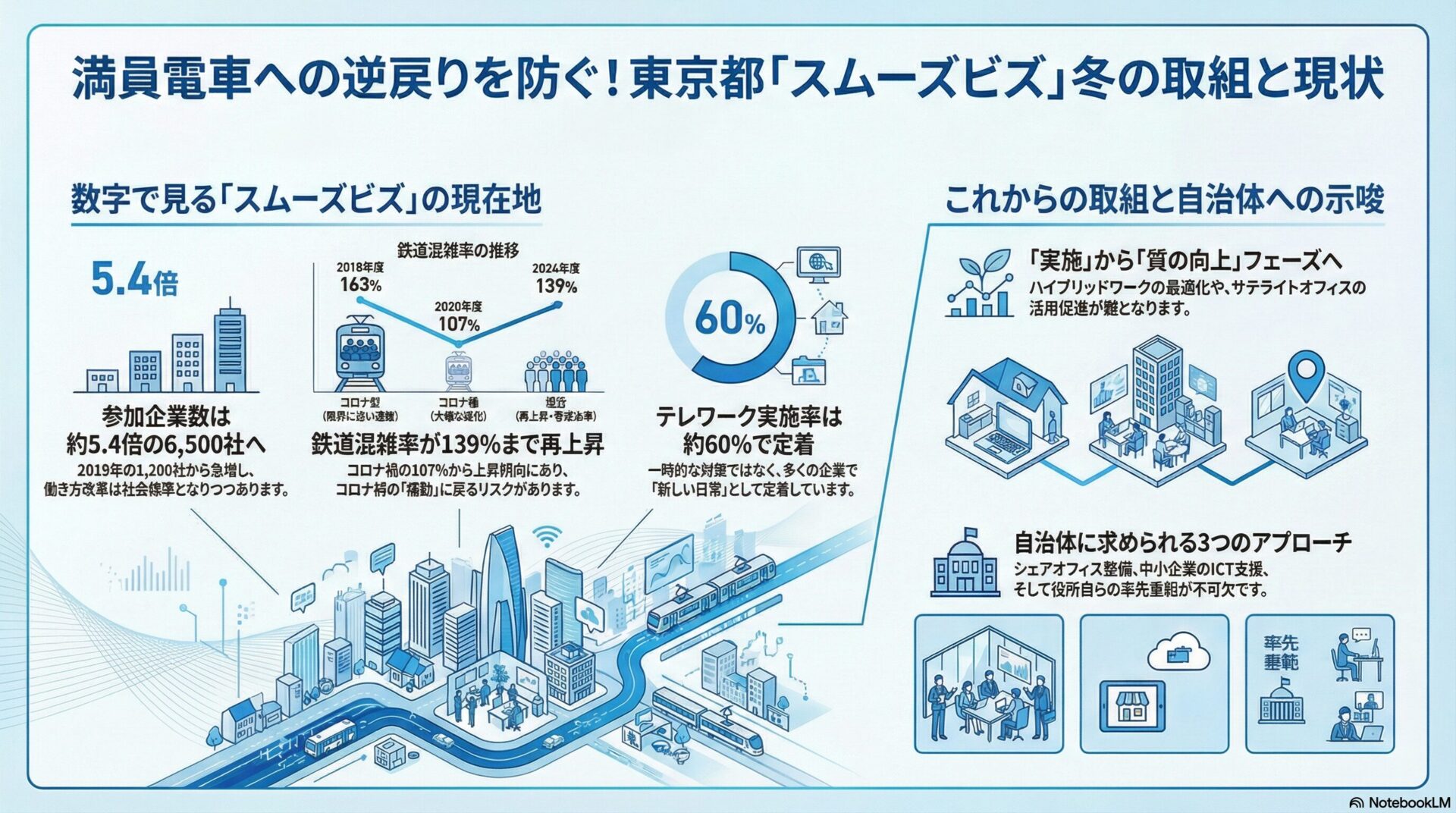
受診率向上のための行政介入として先行したのが、国によるがん検診無料クーポン配布事業です。平成21年度(2009年度)から開始されたこの事業は、子宮頸がん・乳がん検診について特定の年齢層にクーポン券を配布するものであり、個別の受診勧奨(コール)と組み合わせることで一定の受診率向上効果が確認されています。大阪府池田市での研究では、無料クーポン配布による個別受診勧奨の効果が対照群と比較して受診率を約20%押し上げ、さらに未受診者への再勧奨(リコール)を加えることで追加的に約10%の向上が見られたという知見が積み重ねられています。
コロナ禍による受診者数の急落とその後
受診率向上の取組が継続される中、令和2年(2020年)の新型コロナウイルス感染症の拡大は、がん検診体制に深刻な打撃を与えました。日本対がん協会の実施データによれば、2020年度の検診受診者数は延べ889万1,958人と前年度から大幅に落ち込みました。その後は回復傾向をたどり、2021年度976万5,511人、2022年度986万5,397人、2023年度991万4,729人と3年連続で増加しているものの、コロナ禍前の2019年度(1,088万130人)と比べると依然として約9%の開きが残っています。検診の空白期間が発見の遅れにつながるリスクは、今なお医療政策上の懸念として共有されています。
HPV検査導入と検診精度の向上
制度面では、令和6年(2024年)4月からHPV検査単独法が子宮頸がん検診の指針に追加されました。従来の細胞診と比較して検診回数の負担軽減が期待できる手法ですが、運用面の複雑さもあり、自治体への支援が課題となっています。このような検診技術の高度化と並行して、受診率そのものの底上げを図ることが、がん死亡率の削減に向けた両輪の取組として位置付けられています。
現状データ: 受診率の実態と構造的課題
依然として目標を大きく下回る受診率
令和4年(2022年)国民生活基礎調査によれば、過去2年間の子宮頸がん検診受診率は43.6%、乳がん検診受診率は47.4%となっています。国のがん対策推進基本計画が掲げる60%目標に対し、それぞれ16ポイント、12ポイント以上の乖離が生じており、横ばい傾向が続いています。国際比較では更に深刻で、OECDの調査では欧米諸国の乳がん・子宮頸がん検診受診率が概ね70〜80%以上であるのに対し、日本は35〜50%程度の水準にとどまっているとされます。特に米国では子宮頸がん検診受診率が85%程度と高水準を維持しているのと比較すると、日本の低さは際立っています。
若い世代の受診意識の低さ
受診率を年齢階層別に見ると、特に20代・30代女性の受診意識が低い傾向があることが指摘されています。民間調査(2023年実施)によれば、日本女性の57%が「子宮頸がん検診を受けたことがなく、受ける予定もない」と回答しており、これはアジア太平洋8カ国・地域の中で最も消極的な割合です。40歳未満に絞ると63%、40歳以上でも50%以上が未受診・未予定と回答しており、特に若い世代における構造的な受診回避の実態が浮かび上がっています。受診しない理由としては「痛みへの不安(25%)」「自分には問題ないと思っている(18%)」「自分には関係ないと思っている(17%)」が上位に挙げられており、痛みに対する懸念と健康リスクへの過小評価が主因となっています。
受診機会の分断という構造的問題
受診率の低迷には、検診提供体制の分散という構造的問題も絡んでいます。住民検診・職域検診・人間ドックと受診機会が多様に分かれている一方で、それらのデータを一元的に把握する仕組みが存在しないため、未受診者を特定して受診勧奨することが困難な状況にあります。特に国民健康保険加入者(市区町村国保)の受診率は、共済組合加入者と比べて25〜40ポイントも低く、経済的・社会的に脆弱な層に受診率の低さが集中しているという健康格差の問題も存在します。
政策立案の示唆
この取組を行政が行う理由
予防的介入による長期的な医療費削減
がん検診は、発症後の治療に比べてはるかに低コストで実施できる予防的介入です。早期発見によって進行がんへの移行を防ぐことができれば、高額な治療費や在院日数の増加を回避できます。公費負担の医療制度を維持する観点から、行政が受診率向上に積極的に投資することは、長期的な財政負担の軽減につながる合理的な判断です。
市場の失敗の補正としての行政介入
健康に関する意思決定は、将来リスクへの認知バイアスや情報の非対称性によって歪められやすく、個人が最適な予防行動を自発的に選択することを期待しにくい領域です。特に「今は症状がない」という状態では受診動機が生まれにくく、これは典型的な市場の失敗です。行政が経済的インセンティブや情報提供によって介入することには、公衆衛生政策として正当な根拠があります。
行政側の意図
行動変容アプローチによる受診ハードルの引き下げ
本事業の核心は、2,000円相当の健康関連グッズまたは東京ポイントという有形のインセンティブを提供することで、「いつか受けよう」という先送り行動を「今年度受ける」という実際の行動へと転換させることにあります。行動経済学的には、将来的な健康便益よりも即時の報酬が意思決定に与える影響が大きいことが知られており、インセンティブの設計はこの知見に基づいています。
住民検診・職域検診・人間ドックを横断的に対象とすることによる公平性の確保
本事業が住民検診のみならず職域検診や人間ドックを対象としている点は重要です。これにより、就労形態や居住状況に関わらず検診を受診した女性が等しく恩恵を受けられる仕組みとなっており、受診機会の分断による不公平を是正しようとする意図が読み取れます。
デジタル申請の活用と将来的なデータ整備への布石
申請方法が特設ホームページ上のフォームに一本化されている点は、申請データの集積という副次的効果をもたらす可能性があります。どの年代の女性がどの検診機関を利用して受診したかという情報が蓄積されれば、将来的な事業評価や受診勧奨の個別最適化に活用できる可能性があります。
期待される効果
直接的な受診率の向上
経済的インセンティブによる受診促進は、過去の無料クーポン事業での実績からも一定の効果が期待されます。特に「費用がかかる」「後回しにしてしまう」という受診障壁を持つ層に対して、有効に働くことが考えられます。受診者数の増加は、早期発見・早期治療の機会の拡大に直結します。
がんリテラシーの底上げ
本事業の実施は、検診受診の促進そのものにとどまらず、女性の健康管理に関する社会的な関心を高める啓発効果も期待されます。都が公式SNSや特設サイトで広報することにより、受診を検討したことのなかった女性層にも情報が届く可能性があります。
医療費の長期的な抑制
子宮頸がん・乳がんの早期発見が増加すれば、進行がんの治療に要する高額な医療費と社会的損失が軽減されると考えられます。20代〜40代の働き盛り世代における生産性への影響も踏まえれば、経済全体への波及効果は本事業のコストを大きく上回る可能性があります。
課題・次のステップ
申請率の管理と事業効果の検証
特設サイトの開設が令和8年10月頃に予定されており、検診受診から申請までの流れが確立されるのはそれ以降となります。結果通知の保管という条件が設けられているため、申請を忘れる・通知を紛失するといったケースで恩恵を受けられない層が生じる可能性があります。申請率・受診者の属性・検診機関の種別などのデータを事後的に分析し、次年度以降の施策改善に活かす評価体制の整備が求められます。
未受診層へのリーチの限界
インセンティブ型施策の限界として、元々受診に前向きな層に対して効果を発揮しやすい一方で、無関心層・受診障壁の高い層(言語的マイノリティ、外国籍住民、障害のある方など)には届きにくいという問題があります。東京都の多様な都民構成を踏まえれば、補完的なアウトリーチ戦略の構築が不可欠です。
継続性の確保と施策の発展的展開
インセンティブ型の施策は、継続することで習慣化につながる可能性がある一方で、財政負担の増加という課題もあります。単年度事業で終わらせず、受診率の数値目標と達成状況の定点観測に基づいて事業の継続・拡大・修正を判断するPDCAサイクルの構築が重要です。また、HPV検査単独法の普及や職域検診との情報連携など、受診率向上と精度向上を同時に追求する制度設計の深化も今後の課題といえます。
特別区への示唆
住民検診の設計における選択肢の多様化
本事業は職域検診や人間ドックでの受診も対象としており、特別区が実施する住民検診との重複・補完関係が生じます。各区の住民検診においても、受診機会の幅を広げる工夫(土日・夜間の実施、女性医師・技師の配置、多言語対応など)を行うことで、本事業の効果を最大限に引き出すことができます。
積極的な周知・連携が申請率を左右する
申請受付は令和8年10月頃から特設サイトで開始される予定ですが、都民への周知は都だけでは十分に行き届かない可能性があります。特別区が区のホームページ・広報紙・SNS・窓口等を通じて本事業を積極的に案内することで、検診受診のきっかけづくりに貢献するとともに、区の住民検診との相乗効果が期待されます。区としての検診受診勧奨通知に本事業の案内を同封するといった具体的な連携策も検討に値します。
受診率の低い層への重点アプローチ
本事業は都民全体を対象とした汎用的なインセンティブですが、特別区は住民の実態をよりきめ細かく把握できる立場にあります。受診率が特に低い層(若年女性、外国籍住民、育児中の方、無業者等)を特定し、個別の受診勧奨や環境整備(乳幼児を連れて受診できる体制の整備など)を組み合わせることで、都の事業を補完する形での受診率向上が期待されます。
事業評価への参画と政策フィードバック
本事業の実施後、東京都は申請データをもとに受診促進効果の評価を行うと考えられます。特別区は住民検診のデータ提供などを通じて都の評価プロセスに積極的に参画し、事業の継続・改善に向けた政策フィードバックを行うことが、特別区の政策形成能力の向上と都区連携の強化につながります。
まとめ
「女性のがん検診受診応援事業」は、子宮頸がん・乳がんという女性特有のがんに対し、経済的インセンティブという行動変容アプローチで正面から向き合う施策です。令和4年(2022年)時点で子宮頸がん検診43.6%、乳がん検診47.4%という受診率は、国の目標値60%を大きく下回っており、横ばいが続く構造的な課題となっています。初期症状が乏しく、早期発見で90%以上の生存率が期待できるこれらのがんに対して、症状が出てから受診するという行動パターンを変えることは、個人の命を守るだけでなく、社会全体の医療費負担の軽減にも直結します。
本施策の意義は、検診を受けることに対する心理的・経済的ハードルを下げ、受診という行動を起こしやすい環境を作り出そうとした点にあります。住民検診・職域検診・人間ドックを一律に対象としたことで、就労形態や保険種別による不公平を是正しようとする姿勢も評価できます。一方で、申請手続きの煩雑さ、未受診層への到達、事業の継続性など、克服すべき課題も残されています。
特別区にとって重要なのは、本事業を都の取組として傍観するのではなく、住民検診の設計・周知・受診勧奨を通じた積極的な連携によって、区民の受診率向上に直接貢献する姿勢を持つことです。がん検診受診率の向上は、健康寿命の延伸と医療費の持続可能性という二つの政策目標を同時に達成しうる、費用対効果の高い公衆衛生施策です。今後の事業評価データを注視しつつ、区独自の補完策を検討することが、特別区の政策立案において求められます。



-320x180.jpg)
-320x180.jpg)