【東京都】麻しんの感染拡大(2026年4月10日時点)

はじめに
※本記事はAIが生成したものを加工して掲載しています。
※各施策についての理解の深度化や、政策立案のアイデア探しを目的にしています。
※生成AIの進化にあわせて作り直すため、ファクトチェックは今後行う予定です。
※掲載内容を使用する際は、各行政機関の公表資料を別途ご確認ください。
出典:東京都「小池知事「知事の部屋」/記者会見(令和8年4月10日)」令和8年度
エグゼクティブサマリー
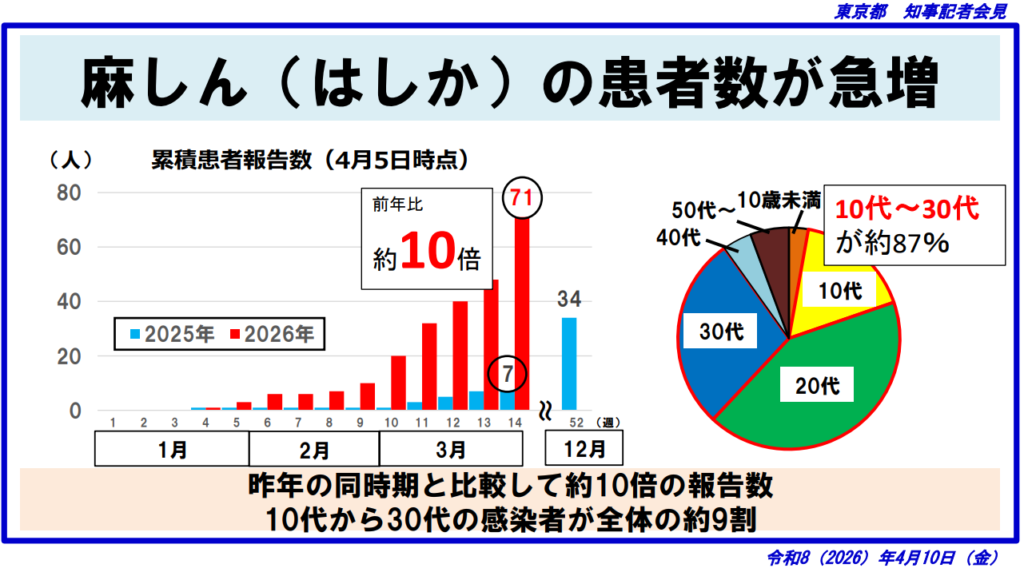
令和8(2026)年4月10日の東京都知事記者会見において、都内における麻しん(はしか)患者数の急増が公表されました。4月5日時点での累積患者報告数は71人に達しており、前年同時期の7人と比較して約10倍という深刻な水準となっています。患者の年齢層は10代から30代が全体の約87%を占め、若年層を中心に感染が急拡大している状況です。
麻しんは空気感染・飛沫感染・接触感染の三経路で広がる極めて感染力の強い感染症であり、マスクや手洗いのみでは予防が不十分です。唯一かつ最も有効な予防手段はワクチン接種であり、東京都は都民に対して母子手帳での接種歴確認、接種歴が不明な場合の医療機関への相談、発熱・発疹時の外出自粛と事前連絡の上での受診、という三点の行動を呼びかけています。特別区においては、住民への迅速な周知体制の整備、ワクチン接種機会の確保、そして医療機関との連携体制の強化が喫緊の課題として浮上しています。
意義
麻しんが持つ特異な感染力と公衆衛生上の重大性
麻しんは感染症の中でも際立って強い感染力を持ちます。麻しんの基本再生産数(R0)は12から18程度と推計されており、これはインフルエンザや新型コロナウイルスを大きく上回る水準です。同じ空間にいるだけで感染が成立しうる空気感染を主経路とするため、マスク着用や手指消毒のみでは感染を防ぐことができません。1例の麻しん患者から周囲への感染が広範に拡大した事例も報告されており、その公衆衛生上のインパクトは他の感染症とは異なる次元にあります。
合併症リスクと社会的コスト
麻しんは単なる発熱・発疹疾患ではなく、肺炎や脳炎といった重篤な合併症を伴うリスクがある感染症です。脳炎については、一定の頻度で長く続く神経障害につながることもあり、ごくまれに麻しんウイルスの持続感染による「亜急性硬化性全脳炎(SSPE)」を発症する場合があります。SSPEは感染から平均7から10年後に症状が現れ、現時点では有効な治療法が確立されていません。こうした重篤な転帰のリスクを踏まえると、麻しんの感染拡大は医療資源の逼迫のみならず、長期的な社会的コストにも直結します。
ワクチン忌避の世界的台頭という背景
近年、SNSを通じた反ワクチン情報の拡散を背景に、ワクチン接種率の低下が世界的な課題となっています。WHOは2019年にワクチン忌避を「世界の健康に対する10大脅威」の一つに指定しています。国内においても、新型コロナウイルス感染症パンデミック中に定期接種が遅延した影響が残っており、国立健康危機管理研究機構は麻しん含有ワクチンの接種率が低下し国内の感受性者が増加する可能性を指摘しています。こうした背景が、今回の感染拡大の一因と考えられます。
歴史・経過
国内の麻しん排除宣言とその後の動向
日本は2015年にWHOから麻しん排除国の認定を受けました。これは適切なワクチン接種体制と感染症サーベイランスの成果であり、国内の患者数は2016年以降長らく年間数例から数十例程度の低水準を維持してきました。しかし2020年からの新型コロナウイルス感染症パンデミックによる入国規制の期間中こそ患者数は激減しましたが、2023年以降は再び感染事例が増加傾向に転じています。
2025年から本格化した感染拡大の流れ
2025年においては、主にベトナムをはじめとする海外渡航歴のある方を中心に患者の発生がみられていました。国立健康危機管理研究機構が公表した2025年のリスクアセスメントによると、2025年の届出症例では20代が44%で最多、30代が25%と続いており、若年成人が感染の主体となっていました。さらに、ワクチン2回接種を完了していない(不明を含む)患者が全体の約78%を占めていた点は、ワクチン接種の不徹底が感染拡大の主要な背景であることを示しています。
2026年に入ると状況はさらに深刻化しました。2026年2月以降、海外渡航歴のない都民も含めて患者数が増加し始め、3月17日時点での都内累積報告数は34件に達していました。その後も増加ペースは加速し、4月5日時点では71件と、3週間あまりでほぼ倍増する急増傾向を示しています。また、職場や学校における感染が疑われる事例も複数報告されており、市中感染が進行していることが示唆されます。
定期接種制度の変遷と「接種間隔世代」の問題
麻しん含有ワクチンの定期接種制度は日本において段階的に整備されてきました。2回接種の定期接種が完全に制度化されたのは平成18年(2006年)以降であり、それ以前に生まれた世代(おおむね1990年4月2日より前に生まれた方)は定期接種としての接種機会が1回のみという状況にありました。現在の10代から30代の一部は、こうした制度変遷の影響で2回の定期接種機会が十分に確保されていなかった世代に該当し、免疫保有状況にばらつきが生じていることが感染拡大の構造的な背景として指摘されています。
現状データ
都内患者数の推移と年齢構成
令和8年4月5日時点での都内累積患者報告数は71人であり、前年同期の7人から約10倍に急増しています。グラフ上では1月・2月の段階から前年を上回るペースで増加が続いており、3月に入ってから急激に報告数が跳ね上がっている様子が確認できます。年齢層別では10代から30代が全体の約87%を占め、とりわけ20代・30代の感染者が多い傾向があります。
また、3月17日時点での都の公表によれば、令和8年第1週から3月17日までの年齢別内訳は10代10人、20代15人、30代6人などとなっており、10代から30代3世代の合計が報告数の大部分を構成しています。この傾向は2025年の全国データ(20代44%・30代25%)とも整合的であり、若年成人を中心に感染が広がっているという構造が令和8年においても継続・拡大していることを示しています。
麻しんの感染症としての特性
麻しんの感染経路は空気感染・飛沫感染・接触感染の三つです。感染すると約10から12日の潜伏期間の後、発熱・咳・鼻水といった風邪に似た症状が現れ、2から3日熱が続いた後に39度以上の高熱と全身の発疹が出現します。発症前日から周囲への感染力が生じることが知られており、症状が出る前の段階でもウイルスを拡散させうる点が感染制御を困難にしています。まれに肺炎や脳炎などの重篤な合併症を引き起こすことがあり、現時点で有効な抗ウイルス薬は存在しないため、治療は対症療法が中心となります。
有効な予防手段としてのワクチン
麻しんはワクチン接種によって確実に防ぐことができます。2回のワクチン接種を完了することで高い発症予防効果が得られ、仮に感染した場合も症状の軽症化・重症化予防の効果があります。麻しんの定期予防接種は第1期(1歳児)と第2期(小学校就学前1年間)の2回が対象となっています。接種歴が不明な方や2回の接種を完了していない方は、母子手帳での確認と、必要に応じた医療機関への相談が推奨されます。
政策立案の示唆
行政が取り組む理由・行政側の意図
感染症発生動向調査に基づく情報発信の強化
麻しんは感染症法上の五類感染症(全数把握対象)であり、2008年以降、診断した医師が保健所に届け出る義務を負っています。都が今回、患者数急増という具体的な数値とともに緊急の注意喚起を行った背景には、サーベイランスデータに基づく科学的な状況認識を都民と共有し、早期の行動変容を促すという意図があります。感染力の強さから、放置すれば指数関数的に感染者が拡大しうるため、初期段階での情報発信による予防行動の喚起が最も費用対効果の高い公衆衛生介入となります。
ワクチン接種率向上による集団免疫の回復
都が「母子手帳での接種歴確認」と「接種歴不明者への医療機関相談」を具体的な行動として呼びかけているのは、集団免疫水準の回復を図るという政策的意図の表れです。麻しんに対する集団免疫を維持するためには、人口の約95%以上が免疫を保有している状態を維持することが必要とされています。現状では若年成人を中心に接種不完全な層が一定数存在しており、こうした脆弱層への積極的なアプローチが感染拡大の根本的な抑制につながります。
期待される効果
早期の接種歴確認による予防接種格差の是正
母子手帳の確認を呼びかけることで、接種歴が不明なまま感染リスクにさらされている都民が自らの免疫状況を把握し、必要に応じてワクチン接種という予防行動をとる動機づけになります。特に20代・30代の世代は定期接種の制度的な空白の影響を受けている可能性があり、この層への働きかけは個人の予防と社会全体の感染拡大防止の双方に資します。
受診前連絡の徹底による医療機関内感染の防止
都が「発熱・発疹がある場合は事前に医療機関へ連絡の上、公共交通機関を使わずに受診する」ことを呼びかけているのは、医療機関での院内感染を防ぐという重要な公衆衛生的意図を含んでいます。麻しんは外来待合室でも空気感染が成立しうるため、麻しんを疑う患者が事前連絡なく一般外来を受診することで医療機関内でのクラスターが生じるリスクがあります。この行動変容が定着することで、医療提供体制を守るとともに二次感染を防ぐことができます。
課題・次のステップ
接種歴が不明な成人層へのアクセス
定期接種の制度変遷の影響を受けた1990年代以前生まれの成人層の中には、自分の接種歴を把握していない方が相当数いると考えられます。こうした層は職場や学校を通じた集団接種の仕組みにもなじみにくく、行政からの個別アプローチが届きにくい傾向があります。かかりつけ医を持たない層、忙しさから医療機関受診のハードルが高い若年就労層へのアクセス手段の多様化が必要です。
大阪・関西万博など大規模イベントとの関係
令和7年4月に開幕した大阪・関西万博は国内外から多くの人が集まる国際的な大規模集会イベントであり、国立健康危機管理研究機構も感染症の発生リスク増大を指摘していました。東京都においても、海外からの渡航者との接触機会が多い空港・観光施設・交通結節点での感染リスクへの注意が求められます。
抗体検査の費用負担と受診勧奨の仕組み
接種歴が確認できない場合、抗体検査によって自分の免疫保有状況を確認することができますが、検査費用や受診の手間がハードルとなる場合があります。一部の自治体では抗体検査費用の助成事業を実施しており(例:群馬県では0歳児のいる家庭等を対象に令和8年1月から助成を開始)、東京都・特別区においても類似の支援策を検討する余地があります。
特別区への示唆
住民への迅速かつ多層的な情報発信
感染拡大の初動期における情報発信のスピードと到達範囲が、その後の感染規模を大きく左右します。特別区はSNS・区報・施設掲示・保育所・学校・子育て支援センター等の多様なチャネルを活用し、特に10代から30代の若年層に届きやすい形での周知を強化することが求められます。接種歴の確認方法(母子手帳の活用)と、接種歴が不明な場合の具体的な相談先を明示した分かりやすい広報物の作成・配布は即座に着手できる対応策です。
ワクチン接種機会の確保と接種勧奨体制の整備
感染拡大局面においては、ワクチンの供給逼迫が生じる可能性があります。区内の予防接種実施医療機関との連携を強化し、希望者が円滑に接種を受けられる体制を確認・整備しておくことが必要です。また、接種歴が不完全な成人を対象とした区主導の抗体検査支援や接種費用助成についても、感染動向を見極めながら速やかに検討することが望まれます。
医療機関・保育所・学校との感染症連携体制の点検
麻しんの疑い事例が発生した場合の初動対応——医療機関への事前連絡の周知、保健所への報告体制の確認、保育所・学校における出席停止基準の周知——については、平時から関係機関との連絡体制を整えておくことが重要です。特に集団感染が生じやすい保育所・幼稚園・小中学校では、保護者への啓発と教職員の接種歴確認を促すことが、クラスター発生の防止につながります。
医療機関内感染対策への支援
一般外来での院内感染リスクを低減するためには、麻しんを疑う患者の受診時フローを医療機関が整備しておく必要があります。特別区の地域保健部門は、区内の診療所・病院に対して都の感染症対策情報を迅速に伝達し、対応マニュアルの周知や動線確保のための支援を行う役割を担います。
まとめ
令和8年4月5日時点で都内の麻しん累積患者報告数は71人と、前年同期比約10倍に急増しており、その約87%が10代から30代の若年層に集中しています。麻しんは感染力が極めて強く、空気感染という経路を持つため、マスクや手洗いのみでの予防は困難であり、ワクチン接種が事実上唯一の根本的予防手段です。都は母子手帳での接種歴確認・抗体検査・ワクチン接種という具体的行動を呼びかけていますが、2回接種の制度が整う前に成長した世代が現在の若年成人層に当たるという制度的背景が感染拡大を下支えしており、行政による積極的なアウトリーチが求められます。
特別区としては、住民への迅速な情報発信、ワクチン接種機会の確保、医療機関・保育所・学校との連携体制の整備という三つの柱を軸に、都の感染症対策と緊密に連携した対応を進めることが急務です。感染症対策の成否は初動のスピードと情報の正確性に大きく左右されます。今回の事例を、平時からの感染症対応体制を点検・強化する契機として捉え、次の感染症拡大局面にも備えた持続的な体制づくりを進めることが、長期的な住民の健康と安全の確保につながります。



-320x180.jpg)
-320x180.jpg)