【児童相談所】児童・家族の心理診断・知能検査・精神医学的評価 完全マニュアル

はじめに
※本記事はAIが生成したものを加工して掲載しています。
※生成AIの進化にあわせて作り直すため、ファクトチェックは今後行う予定です。
児童および家族の心理的・精神医学的アセスメントの基本と意義
事業の目的と歴史的変遷
児童相談所における心理診断、知能検査、および精神医学的評価は、支援を必要とする児童とその家族が抱える困難の背景を科学的かつ客観的に見立て(アセスメント)、最善の援助方針を導き出すための羅針盤となる極めて高度な専門業務です。児童の知的発達の水準、性格傾向、心理的トラウマの深さ、さらには保護者の養育能力や精神的健康状態を多角的に分析することにより、単なる表面的な問題行動への対処にとどまらず、問題の根本原因にアプローチするための個別具体的な支援計画を立案することが最大の目的です。
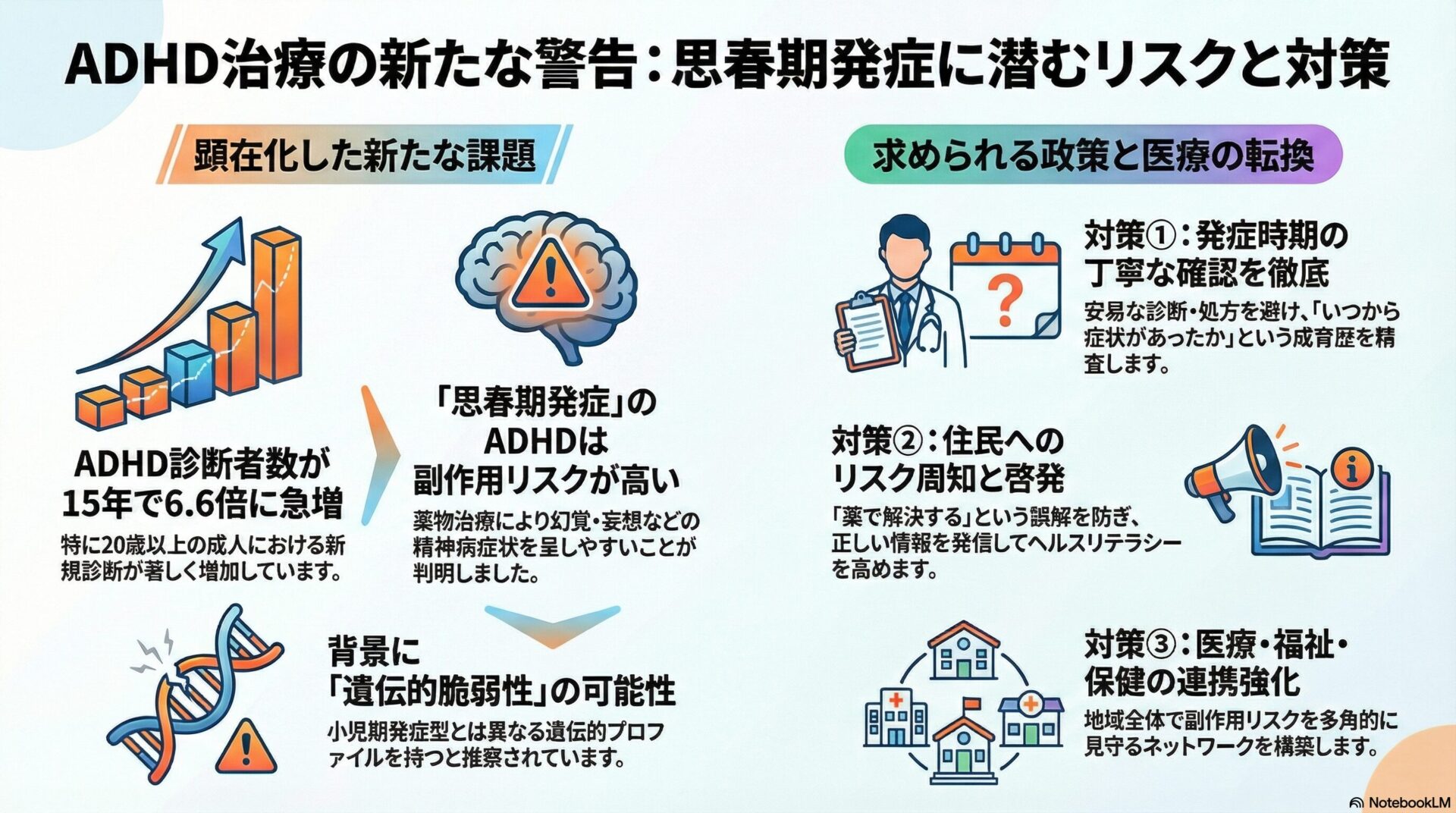
歴史的変遷を辿ると、児童相談所の設立当初から「判定機能」は中核的な役割として位置づけられており、主に知的障害の療育手帳の判定や非行少年の鑑別が中心でした。しかし、時代とともに児童相談所に持ち込まれる相談内容は大きく変化しました。特に平成期以降の児童虐待の急増に伴い、愛着障害や複雑性PTSD(心的外傷後ストレス障害)を抱える児童への心理的ケアが喫緊の課題となりました。また、自閉スペクトラム症(ASD)や注意欠如・多動症(ADHD)といった発達障害の概念が広く認知されるようになり、これらの特性と虐待や不登校が複雑に絡み合うケースが激増しました。これに伴い、従来の定型的な知能検査だけでなく、高度な投影法による深層心理の把握や、児童精神科医による医学的な診断と投薬治療の要否を含めた、総合的かつ多面的な精神医学的評価の重要性が飛躍的に高まっています。
法的根拠と条文解釈
根拠法令と実務上の意義
児童相談所における判定業務は、児童の今後の人生を左右する重大な判断(施設措置や療育手帳の交付など)の根拠となるため、明確な法的要件のもとに実施されます。
| 法令等名 | 関連条文等 | 実務上の意義と業務への適用 |
| 児童福祉法 | 第12条(児童相談所の業務) | 児童相談所が児童に関する相談に応じ、必要な調査および「医学的、心理学的、教育学的、社会学的及び精神保健上の判定」を行う義務を規定する最も基本的な根拠です。 |
| 児童福祉法 | 第12条の3(職員の配置) | 児童相談所長のもとに、所要の判定を行うために「児童心理司」や「医師」等を置くことを義務付けており、専門職の配置基準の法的根拠となります。 |
| 児童福祉法施行令 | 第14条(児童心理司の資格要件) | 大学で心理学を専修した者など、心理診断を行う児童心理司の厳格な資格要件を定めており、アセスメントの専門性と質の担保を求めています。 |
| 精神保健及び精神障害者福祉に関する法律 | 第5条等 | 精神障害の定義や保護者の精神疾患が疑われる場合の対応において、精神保健指定医等の判断を仰ぐ際の関連法規となります。 |
これらの法令に加え、厚生労働省が定める「児童相談所運営指針」において、判定のプロセスや多職種協働(ケース会議での総合的判断)の重要性が詳細に示されており、実務のスタンダードとして機能しています。
標準的な業務フローと実務詳解
年間および月次の業務フロー
新規採用職員の技術研修と検査用具の予算管理(年次)
年度当初には、新たに配属された児童心理司に対して、各種心理検査(WISC、新版K式発達検査、ロールシャッハ・テスト等)の実施方法および解釈に関する所内研修を計画・実行します。また、心理検査の用紙や検査器具は消耗品であり、改訂版の購入費用も高額になるため、年間を通じた実施件数の予測に基づき、適切な予算要求と在庫管理を行う必要があります。
嘱託医(精神科医)の勤務調整と事例検討会の開催(月次)
児童相談所に非常勤で勤務する児童精神科医や精神科医の診察枠は限られているため、月ごとに優先度を見極めながら診察スケジュールを調整します。また、月に数回、複雑なケースの心理判定結果や精神医学的評価を持ち寄り、所長、児童福祉司、児童心理司、医師が参加する「判定会議(事例検討会)」を開催し、組織としての正式な見立て(診断)を確定させます。
アセスメント実施の標準的プロセス
受理会議における判定方針の決定
相談や通告の受理後、多職種による受理会議において「どのようなアセスメントが必要か」を検討します。児童の発達の遅れが疑われるのか、トラウマによる心理的葛藤を探るべきか、あるいは保護者の精神疾患の有無を評価すべきかを見極め、実施する検査の種類(知能検査、発達検査、人格検査等)や医師の診察の要否を決定します。
心理検査の実施と行動観察
児童心理司が、児童と1対1の検査室で心理検査を実施します。検査の数値(IQ等)を算出するだけでなく、検査中の児童の態度(集中力、諦めやすさ、検査者とのやり取りの質)を緻密に観察する「行動観察」が極めて重要です。また、遊戯療法(プレイセラピー)の場を利用した行動観察を通じて、言葉で表現できない不安や攻撃性を評価します。
精神医学的評価と総合見立ての策定
必要に応じて、児童精神科医が児童および保護者と面接し、精神医学的な診断を下します。幻覚や妄想の有無、極度の抑うつ状態、ADHDなどの神経発達症の特性を医学的に評価し、投薬の必要性や医療機関への受診勧奨を判断します。最終的に、心理検査の結果、医師の所見、および児童福祉司が収集した生育歴等の社会的調査結果を統合し、「総合見立て(アセスメントシート)」を作成して今後の支援方針(措置、在宅指導等)に反映させます。
応用知識と特殊事例対応
複雑なトラウマや特殊な背景を持つケースへの対応
解離症状や沈黙を示す児童への心理的アプローチ
長期間にわたり深刻な虐待(特に性的虐待など)を受けた児童は、自己防衛のために感情や記憶を切り離す「解離」の症状を示すことや、検査室で全く口を開かない「選択性かんもく」の状態に陥ることがあります。このような場合、無理に言語性の検査を強行することは二次受傷(リトラウマタイゼーション)を招く危険があります。描画テスト(バウムテストやHTP)や箱庭療法などの非言語的な投影法を慎重に用い、児童の心理的安全を最優先に担保しながら、時間をかけてゆっくりと内面世界を理解する高度な臨床スキルが要求されます。
保護者のパーソナリティ障害や精神疾患が疑われる場合の評価
児童虐待の背景には、保護者自身の境界性パーソナリティ障害や統合失調症、重度の依存症などが潜んでいるケースが少なくありません。保護者自身が精神的な問題を否認し、面接に非協力的な場合であっても、児童福祉司の面接記録や過去のトラブル履歴から行動パターンを分析し、嘱託医の助言を得ながら、保護者の「養育能力の欠如」を客観的かつ法的に耐えうる形で評価・言語化することが求められます。
東京と地方の比較、および特別区固有の状況
東京都・特別区と地方自治体の比較分析
多様なルーツを持つ児童への多文化間アセスメント
地方自治体に比べ、東京都や特別区には外国籍の住民や国際結婚の家庭が極めて多く居住しています。そのため、日本語を母語としない児童に対して心理検査を実施する機会が頻繁に発生します。標準化された日本の知能検査は言語や文化の壁が数値に影響(過小評価)を与えやすいため、通訳を介した検査の限界を理解し、非言語的な検査(コース立方体組み合わせテストやレーヴン色彩マトリックス検査等)を適宜組み合わせて、児童の真のポテンシャルを多文化的な視点から正確に見立てる能力が都市部では強く求められます。
児童精神科医療資源の偏在と連携の難しさ
地方では児童精神科の専門医が県内に数名しかおらず、受診まで半年待ちという医療資源の枯渇が深刻な課題です。一方、東京都内には多数の医療機関が存在するものの、特別区における児童虐待件数の桁違いの多さから、結果的に医療機関のキャパシティは常に飽和状態にあります。さらに、区境を越えた病院への受診調整や、複数のクリニックをドクターショッピングする保護者への対応など、豊富な資源がゆえの複雑な医療連携ネットワークのマネジメントが必要となります。
特別区(23区)における地域特性と課題
専門職(児童心理司・医師)の獲得競争と質の偏り
東京都から各特別区への児童相談所の設置移管が同時多発的に進む中、23区全域で有資格者(公認心理師、臨床心理士)の激しい獲得競争が起きています。財政力や採用戦略の違いにより、ベテランの児童心理司や優秀な嘱託医を十分に確保できた区と、経験の浅い若手職員で判定部門を回さざるを得ない区との間で、アセスメントの「質の格差」が生じかねないという特別区ならではの構造的な課題を抱えています。
最新の先進事例と課題解決のヒント
東京都および特別区の先進的取組
遠隔システムを活用した精神科医のオンラインコンサルテーション
常勤の児童精神科医の確保が困難な状況を打破するため、一部の特別区では、大学病院や専門医療機関と協定を結び、高セキュアなビデオ通話システムを用いた「オンラインコンサルテーション」を導入しています。現場の児童心理司や児童福祉司が、緊急を要する児童の不穏な行動や保護者の異常な言動について、画面越しに直ちに専門医の助言を仰ぐことで、的確な初期対応と医療機関へのスムーズな繋ぎを実現しています。
多職種連携によるワンストップアセスメントセンターの創設
児童相談所単独での評価の限界を補うため、特別区の保健センター、教育委員会の教育相談センター、そして児童相談所の心理判定部門を同一の建物内に集約し、情報をシームレスに共有する「ワンストップアセスメントセンター」を構築する動きがあります。これにより、乳幼児健診のデータから就学後の心理検査の結果までを一つの電子カルテ上で一元管理し、重複した検査による児童の負担を軽減しつつ、より精緻な縦断的アセスメントを可能にしています。
業務改革とデジタルトランスフォーメーション(DX)
ICT活用による業務負担軽減
心理検査結果の自動スコアリングとデータベース化
これまで手計算で行っていたWISCなどの知能検査の複雑な採点作業(スコアリング)について、専用のソフトウェアやタブレット版の検査用具を導入することで、計算ミスを根絶し、瞬時に結果のプロファイル(グラフ)を出力することが可能になっています。また、これらの結果を自治体内の閉域網クラウドにデータベース化することで、過去の検査履歴への迅速なアクセスや、経年変化のトラッキングを容易にしています。
保護者向けオンライン問診・スクリーニングシステムの導入
発達相談などに訪れる保護者に対して、事前にスマートフォンから回答できるオンラインの質問紙(CBCLやSDQなど、児童の行動チェックリスト)を配信します。来所前にシステムが自動的にリスクスコアを算出して担当心理司の端末に通知するため、初回の面接時間を有効に活用し、より深いヒアリングに焦点を当てることができます。
生成AIの業務適用
心理所見およびアセスメント報告書のドラフト生成
心理検査の数値データと、行動観察で得られた箇条書きのメモ(例:「落ち着きがない」「離席が多い」「特定の質問で視線を逸らす」等)を、セキュアな環境下の生成AIに入力します。「これらの所見を統合し、保護者や学校教員にも分かりやすい言葉で、今後の支援の方向性を含めた心理判定書案を作成して」と指示することで、専門用語を適切に噛み砕いた報告書のドラフトが数秒で生成されます。心理司はこれをベースに加筆修正を行うことで、書類作成の残業時間を大幅に削減できます。
複雑なケースの医学的・心理学的文献の即時検索と要約
稀な遺伝性疾患や、特殊な精神症状(例:代理ミュンヒハウゼン症候群など)が疑われるケースに直面した際、生成AIを活用して関連する最新の医学論文や心理学の専門書の知見を即座に検索・要約させます。これにより、医師の診察を待つ間の初期仮説の構築や、判定会議に向けた理論武装を効率的に行うための強力なナレッジアシスタントとして機能させます。
実践的スキルとPDCAサイクル
組織レベルのPDCAサイクル
P(計画):アセスメント体制の最適化と研修計画の策定
年度ごとに発生する判定待ちの件数(待機リスト)を分析し、心理検査の枠の拡充や、嘱託医の出務日数の追加を計画します。また、現場の課題(例:特定の投影法の解釈スキルが弱い等)を抽出し、外部の専門家を招いたケーススタディ研修や、最新の検査手法に関するスキルアップ計画を立案します。
D(実行):多角的なアセスメントの実施と判定会議の運営
計画に基づき、心理検査や精神医学的評価を滞りなく実行します。判定会議においては、一部の声の大きい意見に流されることなく、心理、福祉、医療の各専門職が対等な立場で客観的データに基づく議論を戦わせ、組織としての見立てを練り上げます。
C(評価):見立ての妥当性の検証と予後調査
アセスメントに基づき児童養護施設に入所した児童や、在宅指導となったケースについて、数ヶ月後に「その見立てと支援方針は正しかったか」を検証(事後カンファレンス)します。児童の状態が悪化している場合は、心理テストの結果の解釈に誤りがなかったか、医師の診断に変更の余地がないかを組織として厳しくレビューします。
A(改善):検査ツールの導入とマニュアルのアップデート
検証結果を踏まえ、既存の検査手法では捉えきれなかった課題(例えば愛着の課題に特化した新たなアセスメントツールの導入等)への対策を講じます。また、判定会議の運営方法を見直し、より効率的かつ精度の高い意思決定ができるよう、所内のアセスメントマニュアルを常に最新の状態にアップデートします。
個人レベルのPDCAサイクル
P(計画):個別ケースの検査バッテリーの構築
担当する児童の生育歴や現在の問題行動の記録を事前に熟読し、「何を知るために、どの検査を組み合わせるか(検査バッテリーの構築)」を綿密に計画します。児童の集中力が持たないことを予測し、途中で休憩を挟むタイミングや、代替となる短い検査の準備も行います。
D(実行):ラポールの形成と正確な検査の実施
検査室に入ってきた児童の緊張を解きほぐすため、温かい声かけと雑談から入り、信頼関係(ラポール)を形成します。検査中は、マニュアルに定められた実施手順を厳格に守りつつ、児童の微細な表情の変化や疲労度を逃さず観察し、児童が持てる力を最大限に発揮できる心理的安全性を担保します。
C(評価):検査結果の客観的解釈とスーパービジョンの活用
得られた数値だけで安易にラベリング(決めつけ)をするのではなく、生育環境の悪さによる一時的な学力低下なのか、器質的な障害なのかを慎重に解釈します。自らの見立てにバイアスがかかっていないかを確認するため、所見をまとめる前に必ず先輩の心理司や嘱託医からスーパービジョンを受け、専門家としての自己評価を客観視します。
A(改善):フィードバックスキルの向上と継続学習
保護者に対して検査結果を伝える(フィードバック)面接において、保護者がショックを受けて拒絶反応を示した場合は、自らの伝え方や言葉の選び方が適切であったかを猛省します。どうすれば相手の心に響き、前向きな支援に繋がるフィードバックができるかについて、カウンセリング技術の文献を読み直すなど、絶え間ない自己研鑽を続けます。
他部署および関係機関との連携体制
庁内連携と外部ネットワークの構築
医療機関および保健センターとの情報連携とリファー(紹介)
児童精神科医による診断の結果、継続的な投薬治療や専門的な医療ケアが必要と判断された場合、地域の精神科クリニックや総合病院の小児科へと確実につなぐ(リファーする)連携体制が不可欠です。紹介状(診療情報提供書)の作成だけでなく、医療ソーシャルワーカーと直接連絡を取り、受診のハードルを下げる調整を行います。また、保健センターの保健師と連携し、乳幼児期の健診データや母子保健の記録をアセスメントの重要なピースとして共有する体制を平時から築いておきます。
教育委員会・学校との支援方針の共有
知能検査や心理評価の結果は、児童の学校生活における「合理的配慮」の強力な根拠となります。児童相談所の見立てを、保護者の同意を得た上で学校の担任や特別支援教育コーディネーターと共有します。例えば「視覚優位であるため、黒板の板書だけでなくプリントを用意してほしい」といった具体的な教育的アプローチの提案を行い、福祉と教育が両輪となって児童を支えるネットワークを構築します。
総括と自治体職員へのエール
児童や家族の心理診断・精神医学的評価は、目に見えない心の内側や複雑な精神の動きを科学的な指標と専門的な洞察力で紐解く、極めて重責を伴う職務です。一枚の検査結果や一つの診断が、その子どもと家族のその後の人生の軌道を大きく決定づけるからこそ、皆さんは常に自らの見立てに真摯に向き合い、時には苦悩することもあるでしょう。しかし、皆さんが専門職としての研鑽を積み、見出したその精緻なアセスメントこそが、暗闇の中で迷う家族に適切な支援の光を届ける確かな道標となります。複雑化する現代の社会課題の最前線に立つ誇りと、一人ひとりの子どもの可能性を信じる温かい眼差しを持ち続け、この重要かつ崇高な専門業務に力強く邁進してください。皆さんの日々のたゆまぬ実践と成長を、心から応援しております。






-320x180.jpg)
-320x180.jpg)